Scrivendo questo titolo, non è mia intenzione creare facile allarmismo, né tantomeno disincentivare l’uso delle lenti a contatto, che io stesso ho indossato per anni (abusandone spesso), fino a quando la pigrizia ed il fastidio di avere un corpo estraneo nell’occhio hanno prevalso.
Semplicemente, voglio attirare l’attenzione del lettore.
Semplicemente, voglio attirare l’attenzione del lettore.
In realtà, scopo di questo post è incoraggiare un uso responsabile di questo presidio, raccontando i potenziali rischi derivanti dal suo abuso.
In televisione, talvolta, capita di cambiare canale finendo su trasmissioni che descrivono casi clinici di persone affette da patologie raccapriccianti, spesso contratte in Paesi esotici e causate da organismi che infestano gli organi più disparati del corpo umano, con conseguenze talvolta devastanti.
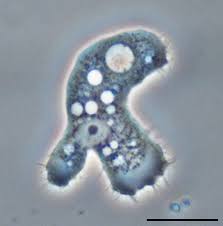
L’Acanthamoeba è uno di questi. Ma non si trova solo ai Tropici.
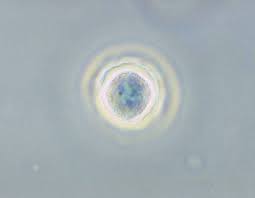
L’Acanthamoeba è presente dappertutto, praticamente su ogni superficie, ma soprattutto vive e prolifera nell’acqua, anche nei nostri acquedotti. E’ presente in una forma attiva, oppure dormiente (la cosiddetta cisti).
E’un organismo con il quale normalmente conviviamo ed entriamo a contatto, quando ci laviamo, quando nuotiamo, quando beviamo.
In rari casi, tuttavia, può parassitare il nostro organismo, in particolar modo infestando il cervello, dove causa encefaliti letali nel 95% dei casi e la cornea, in cui determina l’insorgenza di cheratiti.
Proprio di queste ultime mi occuperò ora.
Diagnosticare un’infezione da Acanthamoeba costituisce un rebus ed una sfida di grande complessità anche per il migliore degli specialisti, per molte ragioni:
1) la sintomatologia è facilmente confondibile con altre forme di cheratite, soprattutto di origine microbica, per cui possono essere inizialmente prescritti farmaci, come antibiotici e steroidi, che non contrastano la proliferazione di questo microrganismo. Gli steroidi, inoltre, riducono l’infiammazione oculare presente, ma spesso “coprono”, proprio in virtù di questo effetto, l’aggravarsi dell’infezione;
2) l’individuazione di questo organismo nei tessuti della cornea attraverso l’osservazione diretta è estremamente problematica e richiede l’uso di un microscopio specifico, denominato confocale, talmente costoso che in Inghilterra se ne contano solo 4;
3) la determinazione microbiologica della presenza dell’Acanthamoeba nei tessuti può essere effettuata solo con un tampone ed un test (PCR test), che presenta anch’esso dei costi elevati.
Va pertanto considerato che lo specialista richiederà questo test solo in presenza di un sospetto diagnostico, che può essere affievolito proprio dall’uso di steroidi, i quali, come già accennato, riducono la presenza dell’infiammazione nei tessuti oculari, ma non l’infezione;
4) Non esiste, ad oggi, un trattamento farmacologico autorizzato. La terapia è sempre e solo empirica ed “off – label”, ovvero fuori dalle indicazioni previste dal produttore farmaceutico.
Come se non bastasse, alcuni dei farmaci prescrivibili sono efficaci in vitro, cioè in laboratorio, ma per ragioni ancora ignote non lo sono sempre in vivo. ovvero sugli esseri viventi, e possono inoltre essere in grado di contrastare la proliferazione della forma attiva, ma talvolta non della cisti, che presenta una “corteccia” più resistente ed è in grado di dare vita ad una nuova forma attiva anche a distanza di tempo.
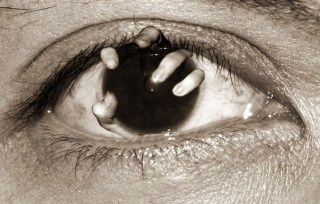
Le conseguenze di un’infezione da Acanthamoeba sono devastanti e portano alla cecità in un breve lasso di tempo, settimane o talvolta persino giorni.
La cornea può arrivare letteralmente a liquefarsi, rendendo necessaria l’eviscerazione, ovvero la rimozione per via chirurgica di tutti i tessuti dell’occhio (fatta eccezione per la sclera ed i muscoli oculari), con il conseguente impianto di una protesi.
Spesso l’eviscerazione è resa necessaria anche per i lancinanti dolori causati dall’infezione: la cornea è l’organo con la maggiore densità di recettori del dolore di tutto il corpo umano.
In altri casi, occorre procedere al trapianto della cornea.
E non ho ancora accennato al fatto che l’infezione è quasi sempre bilaterale, ovvero coinvolge entrambi gli occhi.
Un incubo, insomma, per i pazienti ma anche per gli specialisti in oftalmologia.
L’unica notizia positiva, se così si può definire, è che i casi di cheratite causati da questo microrganismo sono piuttosto rari ed il Moorfields Eye Hospital, per cui lavoro, ha curato poco più di 200 pazienti negli ultimi 20 anni.
E’ fondamentale considerare che per l’85% di questi pazienti esisteva un’associazione tra questa infezione e l’uso di lenti a contatto: in gran parte dei casi, infatti, la cheratite di Acanthamoeba si contrae per effetto di un uso scorretto di questo presidio. In particolare, lavare le lenti in acqua piuttosto che nella soluzione salina aumenta sensibilmente il rischio di favorire la sopravvivenza per molte ore e quindi la proliferazione dell’ameba.
Lo spazio compreso tra la lente e lo strato superficiale della cornea è infatti un ambiente caldo ed umido: un habitat perfetto.
Occorre quindi un uso corretto e responsabile delle lenti a contatto, che, senza dimenticare l’igiene delle mani, che deve essere praticata sempre e comunque, è riassunto dagli Inglesi nella regola delle tre “S”: don’t swim, don’t take a shower, don’t sleep, ovvero non nuotare, non fare la doccia, non dormire con le lenti a contatto.
Si tratta, comunque, di una regola applicabile a prescindere dal terribile quadro descritto in relazione all’Acanthamoeba: un impiego improprio delle lenti a contatto è causa di una grande fetta di accessi presso il Pronto Soccorso oculistico, in quanto vettore di infezioni virali e microbiche prima ancora che da Acanthamoeba.
Le suddette infezioni sono legate anche ad un altro costume tanto diffuso quanto sciagurato: ovvero indossare le lenti per una durata eccessiva.
Da quando ho iniziato a prendere confidenza con l’oftalmologia ed a gestire anche gli accessi di Pronto Soccorso, ho chiesto a tutti i pazienti che si presentavano con una sintomatologia di rossore, fotofobia e dolore oculare e che riferivano di essere portatori di lenti a contatto, per quante ore al giorno le indossassero. Un limite accettabile è di otto ore giornaliere.
Credo forse che solo un paio di pazienti lo avesse rispettato.
In alcuni casi, mi è stato riferito di lenti indossate per giorni ed addirittura settimane senza interruzione. Proprio ieri, ho ammonito un paziente, presentatosi con la classica sintomatologia di cheratite infettiva, di non indossare nuovamente le lenti dopo la visita oculistica (le aveva appena rimosse), salvo scoprire che aveva bellamente ignorato il mio consiglio dieci minuti dopo.
In questo contesto, purtroppo, la cattiva informazione è dilagante ed i rischi connessi allo scorretto uso delle lenti a contatto sono spesso ignorati o sottovalutati, per cui gli operatori del settore, dagli oculisti agli infermieri sino ai contattologi, devono garantire una maggiore e più capillare educazione sanitaria.
E’ sempre bene tenere presente, infatti, che si tratta, come la stessa Wikipedia riporta, di dispositivi medico-chirurgici, non di accessori estetici (benché ne esistano in commercio anche di colorate o decorate con vari motivi).
Non scherzate con il fuoco, per favore. Anzi, con l’acqua.
Per chi volesse informarsi di più, consiglio comunque questo interessante link (in inglese) al gruppo di supporto per i pazienti che hanno vissuto un’esperienza di infezione da Acanthamoeba e per le loro famiglie, attivo presso il Moorfields Eye Hospital con una serie di iniziative per sensibilizzare sui drammatici effetti di questa patologia:







Lascia un commento